Уведомления
Очистить все
Беременность и соединительнотканная дисплазия, проблемы диагностики и последствия ее отсутствия
Мезенреализм - посты.
1
Сообщений
1
Пользователи
0
Лайки
608
Просмотров
Благодаря деятельности инставрачей в сознании их поклонников твёрдо установилась вера “в анализы“. Теперь масса людей готова обогащать лаборатории, сдавая все подряд в поисках “причин“ и “дефицитов“. Меня уже никто не переубедит в том, что инставрачи находятся у них на ставке маркетологов.
В этой связи интересно, как человечество выжило без лабораторий.
При том часть людей продолжает требовать клинический подход. Вот он-то как раз придаёт лабораторным анализам вторичную функцию, лишь подтверждения диагноза. Врачи лечат не “анализы“. Люди биохимически очень разные. И норм никаких быть не может. Более того, все лаборатории разные и используют разные системы. С помощью анализов можно отслеживать изменения, но и то только в рамках поставленных задач.
Тесты на витамины слишком широко трактуют «норму» содержания витаминов в крови. В США часть профессиональных организаций считает, что минимальный уровень витамина D в крови — от 20 нг/мл, а часть — от 30 нг/мл. Если результат анализа покажет, что у пациента в крови содержится 25 нг/мл витамина, одни организации признают это нормой, а другие — уже пониженным уровнем. Но если в первом случае человека оставят в покое, то во втором будут либо продолжать дорогостоящее обследование, либо назначат ненужное лечение. Разные тесты на витамины дают разные результаты. То, что покажет анализ, во многом зависит и от производителя реактивов, и от метода, которым провели конкретный тест. Например, у людей с недостаточным уровнем витамина D в крови иммунохимический анализ крови, выполненный на реактивах компании Abbott, показывает более низкую концентрацию витамина по сравнению с реактивами от компании Roche.
Врач нужен для того, чтобы видеть клиническую картину и самого человека. И именно он назначает анализ для уточнения своего видения. Анализы просто так, как это предлагают некоторые лаборатории и биохакеры совершенно не нужны, они создают часто только лишние дырки в теле.
В этой связи интересно, как человечество выжило без лабораторий.
При том часть людей продолжает требовать клинический подход. Вот он-то как раз придаёт лабораторным анализам вторичную функцию, лишь подтверждения диагноза. Врачи лечат не “анализы“. Люди биохимически очень разные. И норм никаких быть не может. Более того, все лаборатории разные и используют разные системы. С помощью анализов можно отслеживать изменения, но и то только в рамках поставленных задач.
Тесты на витамины слишком широко трактуют «норму» содержания витаминов в крови. В США часть профессиональных организаций считает, что минимальный уровень витамина D в крови — от 20 нг/мл, а часть — от 30 нг/мл. Если результат анализа покажет, что у пациента в крови содержится 25 нг/мл витамина, одни организации признают это нормой, а другие — уже пониженным уровнем. Но если в первом случае человека оставят в покое, то во втором будут либо продолжать дорогостоящее обследование, либо назначат ненужное лечение. Разные тесты на витамины дают разные результаты. То, что покажет анализ, во многом зависит и от производителя реактивов, и от метода, которым провели конкретный тест. Например, у людей с недостаточным уровнем витамина D в крови иммунохимический анализ крови, выполненный на реактивах компании Abbott, показывает более низкую концентрацию витамина по сравнению с реактивами от компании Roche.
Врач нужен для того, чтобы видеть клиническую картину и самого человека. И именно он назначает анализ для уточнения своего видения. Анализы просто так, как это предлагают некоторые лаборатории и биохакеры совершенно не нужны, они создают часто только лишние дырки в теле.
Тем более, что сделать анализы на определение базового состояния соединительной ткани невозможно. Уже нет лабораторий, кто делает анализ на оксипролин в сыворотке крови (если найдете - сообщите), невозможно определить экскрецию гликозаминогликанов в суточной моче, типирование коллагена проводится только в специализированных лабораториях на микрофотометр производства США.
На всякий случай сюда добавлю, что кровь - это часть соединительной ткани. Дисплазия соединительной ткани касается не только связок, суставов и кожи. Дисплазия и крови тоже есть. И как сложно сделать суставы менее гнущимися, а кожу менее дряблой, так сложно и сделать показатели крови "нормальными", как у всех.
На всякий случай сюда добавлю, что кровь - это часть соединительной ткани. Дисплазия соединительной ткани касается не только связок, суставов и кожи. Дисплазия и крови тоже есть. И как сложно сделать суставы менее гнущимися, а кожу менее дряблой, так сложно и сделать показатели крови "нормальными", как у всех.
Оценка состояния свёртывающей системы крови проводится по данным коагулограмм и тромбоцитограмм. Для людей с наследственной дисплазией соединительной ткани характерны гиперкоагуляция, вторичный синдром Виллебранта, а так же различные виды тромбоцитопений.
Болезнь Виллебранда - наследственное заболевание, характеризующееся нарушением свертываемости крови. Процесс свертывания крови запускается при повреждении стенки сосуда. Он проходит ряд стадий, на каждой из которых необходимо присутствие определенных компонентов (факторов свертывания). В итоге образуется тромб, который плотно закупоривает место повреждения, что предотвращает чрезмерную кровопотерю.
Болезнь Виллебранда - наследственное заболевание, характеризующееся нарушением свертываемости крови. Процесс свертывания крови запускается при повреждении стенки сосуда. Он проходит ряд стадий, на каждой из которых необходимо присутствие определенных компонентов (факторов свертывания). В итоге образуется тромб, который плотно закупоривает место повреждения, что предотвращает чрезмерную кровопотерю.
Поскольку никаких анализов нет, а у генетика можно получить весьма расплывчатый диагноз "недифференцированная”, то приходится как раньше основываться на клинической картине и анализе внешности.
Тут возникает еще вопрос - куда девать тех людей, что считают себя здоровыми, но похожи на диспластиков. И тех, кто не похож на диспластиков, но считает себя больными. Ответ выше - дисплазия не только суставов/кожи, но и миелиновых соединительнотканных оболочек и крови тоже есть.
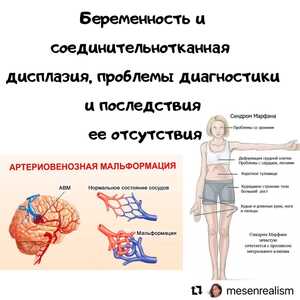
Синдром Марфана не заметить невозможно. Кто хотя бы раз видел такого человека, узнает его в другом легко.
Тут возникает еще вопрос - куда девать тех людей, что считают себя здоровыми, но похожи на диспластиков. И тех, кто не похож на диспластиков, но считает себя больными. Ответ выше - дисплазия не только суставов/кожи, но и миелиновых соединительнотканных оболочек и крови тоже есть.
Синдром Марфана не заметить невозможно. Кто хотя бы раз видел такого человека, узнает его в другом легко.
Несколько сложнее с «марфаноидным фенотипом». Он включает в себя неярко выраженные признаки синдрома, такие как высокий рост, арахнодактилия, гипермобильность суставов, высокое готическое нёбо. В целом такая современная модельная внешность. Им надо не внешностью гордиться, а искать хорошего специалиста для постоянного наблюдения (только где его найти?). Ведь именно они имеют высокий риск развития более серьезных проявлений синдрома Марфана. Это расслоение аорты, нарушения дыхания, свёртывания крови, анемии и прочее нерадостное.
Особенно внимательно надо быть при беременности. Беременные с синдромом Марфана имеют высокий риск развития летальных осложнений со стороны сердечно- сосудистой системы (разрыва и расслоения аорты).
Особенно внимательно надо быть при беременности. Беременные с синдромом Марфана имеют высокий риск развития летальных осложнений со стороны сердечно- сосудистой системы (разрыва и расслоения аорты).
И желательно думать о том, какое здоровье достанется детям.
Заболевание наследуется у детей в 50% случаев. Причинами высокого риска расслоения аорты во время беременности у женщин с синдромом Марфана и "марфаноидных" являются физиологическое увеличение объема циркулирующей крови и сердечного выброса на фоне врожденной аномалии коллагена.
Определенную роль также имеют гормональные изменения. Эстроген тормозит регенерацию коллагена в стенке аорты, прогестерон стимулирует отложение неколлагеновых протеинов. Гестационная гипертензия и преэклампсия резко увеличивают риск дилатации, расслоения и разрыва аорты.
Своевременная диагностика и терапия внезапного расслоения аорты жизненно необходимы, так как около 50% пациентов погибает в течение 48 ч после
возникновения осложнения. При беременности этот процент значительно выше. Есть подозрение (только подозрение!) на марфаноидность
- надо начать следить за состоянием аорты. Основными симптомами расслоения аорты являются боль в груди, иррадиирующая в спину, плечи и живот.
Определенную роль также имеют гормональные изменения. Эстроген тормозит регенерацию коллагена в стенке аорты, прогестерон стимулирует отложение неколлагеновых протеинов. Гестационная гипертензия и преэклампсия резко увеличивают риск дилатации, расслоения и разрыва аорты.
Своевременная диагностика и терапия внезапного расслоения аорты жизненно необходимы, так как около 50% пациентов погибает в течение 48 ч после
возникновения осложнения. При беременности этот процент значительно выше. Есть подозрение (только подозрение!) на марфаноидность
- надо начать следить за состоянием аорты. Основными симптомами расслоения аорты являются боль в груди, иррадиирующая в спину, плечи и живот.
На протяжении всей беременности больные с синдром Марфана и марфаноидные должны находиться под тщательным наблюдением акушеров и сосудистых хирургов.
Оптимальным методом родоразрешения беременных с синдромом Марфана является кесарево сечение. Лишь в немногих случаях при диаметре аорты менее 40 мм, отсутствии сопутствующих проявлений заболевания, адекватном обезболивании и хорошем контроле артериального давления возможны роды через естественные родовые пути.
Заподозрить сосудистый тип синдрома Элерса-Данло следует при наличии инсультов головного мозга в возрасте до 40 лет у женщины или ее ближайших родственников.
Вопрос о родоразрешении беременных с сосудистым типом синдрома Элерса-Данло является дискутабельным. С одной стороны, плановое кесарево сечение позволяет уменьшить риск осложнений, связанных с физической нагрузкой в родах (разрывы сосудов, инсульты) и маточными сокращениями (разрыв матки), а также обеспечить лучший контроль гемостаза.
Оптимальным методом родоразрешения беременных с синдромом Марфана является кесарево сечение. Лишь в немногих случаях при диаметре аорты менее 40 мм, отсутствии сопутствующих проявлений заболевания, адекватном обезболивании и хорошем контроле артериального давления возможны роды через естественные родовые пути.
Заподозрить сосудистый тип синдрома Элерса-Данло следует при наличии инсультов головного мозга в возрасте до 40 лет у женщины или ее ближайших родственников.
Вопрос о родоразрешении беременных с сосудистым типом синдрома Элерса-Данло является дискутабельным. С одной стороны, плановое кесарево сечение позволяет уменьшить риск осложнений, связанных с физической нагрузкой в родах (разрывы сосудов, инсульты) и маточными сокращениями (разрыв матки), а также обеспечить лучший контроль гемостаза.
С другой - любое хирургическое вмешательство у таких больных сопряжено с высоким риском повреждения сосудов и массивного кровотечения, а также осложнениями послеоперационного периода в связи с плохой заживляемостью ран и формированием неполноценного рубца.
У таких женщин во время беременности значительно усиливаются носовые кровотечения, телангиоэктазии на коже и слизистых становится более выраженными. Однако наибольшую опасность представляют осложнения, связанные с наличием легочных артериовенозных мальформаций, в частности массивные легочные кровотечения.
Изменение гемодинамики и гормонального статуса беременных приводят к ухудшению состояния ранее существовавших мальформаций и росту новых. Чаще подобные осложнения имеют место во 2-3-м триместрах беременности, когда увеличение объема циркулирующей крови и сердечного выброса достигают максимума. Кроме того, высокий уровень прогестерона во время беременности способствует ослаблению стенок венозных сосудов, что также приводит к росту артерио-венозных мальформаций.
У таких женщин во время беременности значительно усиливаются носовые кровотечения, телангиоэктазии на коже и слизистых становится более выраженными. Однако наибольшую опасность представляют осложнения, связанные с наличием легочных артериовенозных мальформаций, в частности массивные легочные кровотечения.
Изменение гемодинамики и гормонального статуса беременных приводят к ухудшению состояния ранее существовавших мальформаций и росту новых. Чаще подобные осложнения имеют место во 2-3-м триместрах беременности, когда увеличение объема циркулирующей крови и сердечного выброса достигают максимума. Кроме того, высокий уровень прогестерона во время беременности способствует ослаблению стенок венозных сосудов, что также приводит к росту артерио-венозных мальформаций.
Артериовенозная мальформация — патологическая связь между венами и артериями, обычно врождённая. Важно уметь выделять из всего спектра дисплазий диагнозы, считавшиеся раньше редкими.
Как уже понятно становится, все, что было редким, сейчас все больше популярно.
У части людей с наследственной геморрагической телеангиэктазией обнаруживаются дефекты в системе гемостаза - нарушение функции тромбоцитов и системы фибринолиза. Примерно у 50% имеется нерезко выраженный ДВС-синдром. Он может проявиться при любой инфекции.
Наиболее безопасной стратегией для женщин с наследственной геморрагической телеангиоэктазией является планирование беременности с тщательным
обследованием до беременности, с поиском наличия артериовенозных мальформаций в легких и головном мозге (ангиография, МРТ, КТ) и при необходимости их хирургической коррекцией. Риск наследования заболевания ребенком составляет 50%.
Как уже понятно становится, все, что было редким, сейчас все больше популярно.
У части людей с наследственной геморрагической телеангиэктазией обнаруживаются дефекты в системе гемостаза - нарушение функции тромбоцитов и системы фибринолиза. Примерно у 50% имеется нерезко выраженный ДВС-синдром. Он может проявиться при любой инфекции.
Наиболее безопасной стратегией для женщин с наследственной геморрагической телеангиоэктазией является планирование беременности с тщательным
обследованием до беременности, с поиском наличия артериовенозных мальформаций в легких и головном мозге (ангиография, МРТ, КТ) и при необходимости их хирургической коррекцией. Риск наследования заболевания ребенком составляет 50%.
Беременность у больных с мезенхимальными дисплазиями сопряжена с высоким риском осложнений со стороны матери и плода. Но кто умеет их выявлять?
Все новорожденные от матерей с соединительнотканными дисплазиями должны быть тщательно обследованы в связи с высокой вероятностью наследования заболевания ребенком. Беременные со стертыми формами заболеваний (марфаноидный фенотип, пролапс митрального клапана III
степени, миопия высокой степени или подвывих хрусталика, гипермобильность суставов, гиперэластичность кожи, многочисленные атрофичные
рубцы, телеангиоэктазии на коже и слизистых, склонность к частым носовым кровотечениям и другие симптомы), когда недостаточно критериев для установления диагноза согласно современным критериям диагностики, составляют группу повышенного риска и требуют такого же (!) подхода, как и беременные с достоверным диагнозом соединительнотканных дисплазий.
Про мальформации интересно?
степени, миопия высокой степени или подвывих хрусталика, гипермобильность суставов, гиперэластичность кожи, многочисленные атрофичные
рубцы, телеангиоэктазии на коже и слизистых, склонность к частым носовым кровотечениям и другие симптомы), когда недостаточно критериев для установления диагноза согласно современным критериям диагностики, составляют группу повышенного риска и требуют такого же (!) подхода, как и беременные с достоверным диагнозом соединительнотканных дисплазий.
Про мальформации интересно?
Размещено : 23.04.2022 19:37
Информация о форуме
- 40 Форумы
- 1,549 Темы
- 1,823 Сообщений
- 1 В сети
- 335 Участники
Последний зарегистрированный: Pirat
Новейшие посты: Почему «модельный тип» незрелый?
Иконки форумов:
Форум не содержит непрочитанных сообщений
Форум содержит непрочитанные сообщения
Иконки тем:
Не отвечен
Отвеченный
Активный
Актуально
Закреплено
Неутвержденный
Решение найдено
Невидимая тема
Закрыто